Quanto è rilevante una Risonanza Magnetica in caso di mal di schiena?
Quanto per un dolore cervicale oppure ad un ginocchio?
E un’ecografia per un dolore di spalla?
Queste stesse domande se le sono poste i professionisti del settore, soprattutto i Radiologi, negli ultimi 30 anni, e le risposte che sono venute fuori sono state davvero interessanti; ma prima di iniziare questo approfondimento all’interno della letteratura scientifica, sono necessarie due precisazioni di vocabolario:
- Quando si parla di “Diagnostica per immagini” si fa riferimento a tutta quella serie di tecnologiche che ci permettono di “guardare” all’interno del corpo umano.
Ne esistono di diverse, ma quelle più frequentemente usate in caso di disordini muscoloscheletrici sono: la Radiografia (Rx), la Risonanza Magnetica (Rnm), la Tac (Tomografia assiale Computerizzata), e l’Ecografia.
Il termine italiano “Diagnostica per immagini” viene sovente sostituito con l’analogo anglosassone “Imaging” - Quando si parla di “disordini o disturbi muscoloscheletrici”, si intendono tutte quelle problematiche (patologie) che sono a carico dell’apparato muscoloscheletrico, e che provocano quei fastidiosi dolori per esempio alla schiena (lombalgia), al collo (cervicalgia), o ad altre articolazioni del corpo umano come spalle (periartriti), ginocchia (gonalgia), etc. e che spingono il paziente a rivolgersi ai professionisti della salute.Non sempre i disordini muscoloscheletrici si presentano sotto forma di dolore, molto spesso infatti i motivi di consulto sono formicolii (parestesie) a braccia, mani, dita, gambe, piedi oppure mal di testa (cefalee, emicranie) di origine toraco-cervicale, e vertigini. Il termine “disordini o disturbi muscoloscheletrici” è una traduzione del corrispettivo anglosassone “musculoskeletal disorders”.
Fatte queste precisazioni possiamo cominciare.
Quando si sottopone un paziente con un disordine muscoloscheletrico come un mal di schiena ad un esame di diagnostica per immagini, come per esempio ad una risonanza magnetica, è frequente il riscontro di anomalie come artrosi, riduzione degli spazi discali, protrusioni, etc. e sovente, proprio queste anomalie vengono imputate come causa del problema del paziente.
Ma cosa succede se sottoponiamo allo stesso esame un soggetto sano, cioè senza mal di schiena? Per logica non dovremmo riscontrare alcuna anomalia.
Sulla base di questo semplice ragionamento negli ultimi 30 anni sono stati condotti diversi studi.
Già nel 1983 un gruppo di ortopedici dell’Università di Washington, sottoposero 52 persone senza mal di schiena ad esame Tac. Alla refertazione il 35% di questi soggetti presentò anomalie come riduzioni degli spazi discali, protrusioni, artrosi, etc., pur in assenza di dolore. (Wiesel et al.- A study of computer-assisted tomography. The incidence of positive ct scans in an asymptomatic group of patients – Spine)
Altri studi dell’epoca effettuati con esame Tac confermarono quanto scoperto da Wiesel e colleghi (Delauche-Cavalier 1992, Cowan et al.1992).
Studi simili furono effettuati anche con la Risonanza magnetica nucleare (RMN), con identici riscontri (Boden, McCowin, Davis 1990).
 In uno studio del 1994 (Jensen et al. – Magnetic resonance imaging of the lumbar spine in people without back pain – The new England Journal of Medicine) furono eseguite risonanze magnetiche su 98 soggetti asintomatici, (vale a dire senza alcun dolore), interpretate da radiologi che non conoscevano la storia dei pazienti. Solo il 36% dei 98 soggetti asintomatici presentava dischi normali a tutti i livelli. Il 52% presentava una protrusione almeno ad un livello.
In uno studio del 1994 (Jensen et al. – Magnetic resonance imaging of the lumbar spine in people without back pain – The new England Journal of Medicine) furono eseguite risonanze magnetiche su 98 soggetti asintomatici, (vale a dire senza alcun dolore), interpretate da radiologi che non conoscevano la storia dei pazienti. Solo il 36% dei 98 soggetti asintomatici presentava dischi normali a tutti i livelli. Il 52% presentava una protrusione almeno ad un livello.
Queste le conclusioni degli autori dello studio di allora:
“All’esame tramite RMN del tratto lombare di soggetti asintomatici, sono presenti in alta percentuale protrusioni e altre anomalie. Considerato ciò, anche per i soggetti con dolore lombare, il riscontro di tali alterazioni in RMN, può considerarsi evento del tutto casuale”.
Anche in questo caso gli studi successivi confermarono quanto dichiarato da Jensen e colleghi (Stadnik T.W.1998, Ranson C.A. 2005, Alyas F., Turner M. 2007), e cioè l’assenza di relazione tra riscontro radiologico e sintomi del paziente.
Tradotto in parole più semplici la letteratura scientifica ci dice che:
guardando una serie di risonanze senza sapere a chi appartengono, non è possibile dire chi ha dolore alla schiena e chi no!
 Nel 2015, è stata pubblicata una revisione sistematica di tutti gli articoli usciti sull’argomento fino ad Aprile 2014, (Brinjiki W. et al.- Systematic Literature Review of Imaging Features of Spinal Degeneration in Asymptomatic Populations – AJNR American Journal of Neuroradiology).
Nel 2015, è stata pubblicata una revisione sistematica di tutti gli articoli usciti sull’argomento fino ad Aprile 2014, (Brinjiki W. et al.- Systematic Literature Review of Imaging Features of Spinal Degeneration in Asymptomatic Populations – AJNR American Journal of Neuroradiology).
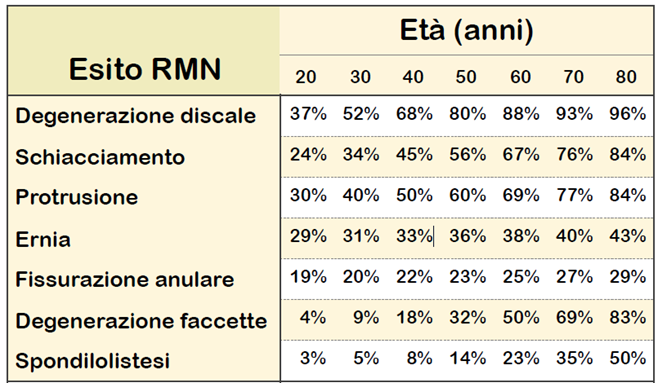
Complessivamente prende in considerazione ben 3110 persone che non hanno mal di schiena. I dati raccolti sono in linea con quanto precedentemente descritto. Per esempio un ragazzo di 20 anni che non lamenta alcun tipo di dolore, sottoposto a Risonanza Magnetica, avrà il 37% di probabilità di riscontro di una degenerazione del disco.
Ovviamente questa percentuale aumenta con l’età, fino ad arrivare al 96% per i soggetti di 80 anni, sempre in assenza di dolore! Qui a lato è riportato il grafico delle anomalie riscontrate nello studio, correlate all’età (tratto dal lavoro di Samuele Graffiedi – “Ho mal di schiena…devo fare una Risonanza?” su gentile concessione dell’autore)
In conclusione Gli studi scientifici e la letteratura internazionale hanno dimostrato, attraverso corposi studi negli anni, che nella maggioranza dei casi di problema muscoloscheletrico, gli esami sopra citati non sono affidabili.
Cosa significa che non sono affidabili?
Significa che, se ad una risonanza risultassero delle anormalità, buona parte di queste avrebbero poco significato perché normali per la fascia di età del paziente. Sarebbero solo il segno del tempo che passa, allo stesso modo delle rughe o dei capelli bianchi.
Infatti in tutti gli studi condotti a partire dagli anni ottanta fino ai giorni nostri, si è riscontrato che le stesse anomalie le hanno anche le persone che NON provano dolore!
Le immagini riportate in questo documento sono prese dagli studi precedentemente citati. Sono risonanze magnetiche nelle quali sono evidenti protrusioni, ernie del disco, spondilolistesi, e altre anomalie. Queste risonanze sono state fatte a soggetti che non lamentavano alcun tipo di dolore, e che sono stati sottoposti a risonanza magnetica solo perché si sono offerti volontari per lo studio.
Una domanda nasce spontanea: tutto ciò che abbiamo visto, vale solo per il mal di schiena? La risposta è no.
Il riscontro di anomalie all’indagine per immagini (in Inglese “Imaging”), in soggetti che non presentano alcun dolore, è evidenziato in letteratura anche per il tratto vertebrale cervicale, e per altre articolazioni del nostro corpo come spalle, ginocchia, anche, caviglie, polsi, etc.
Per quanto riguarda il distretto Cervicale, già nel 1997 Matsumoto et al. pubblicarono uno studio (MRI of cervical intervertebral discs in asymptomatic subjects – Journal of bone & joint surgery) nel quale 497 soggetti volontari asintomatici vennero sottoposti a risonanza magnetica cervicale. Il riscontro di anomalie era presente già nel 17% degli individui intorno ai 20 anni, e cresceva proporzionalmente con l’aumentare dell’età, arrivando al 86% per i soggetti di 60 anni.
Negli anni, gli studi successivi hanno confermato gli stessi dati: Siivola 2002, Ernst 2005, Coronado 2009, Kato,Yukawa 2012.
Uno studio del 2015 di Nakashima et al. (Abnormal findings on magnetic resonance images of the cervical spines in 1211 asymptomatic subjects. – Spine) ha investigato la prevalenza alla risonanza magnetica di alterazioni degenerative al rachide cervicale in 1211 volontari asintomatici. L’87,6% dei soggetti dello studio presentava un bulging discali, la cui frequenza, severità e numero di livelli aumentavano significativamente con l’età.
Per la Spalla, già uno studio del 1995 di Sher et al. (Abnormal findings on magnetic resonance images of asymptomatic shoulders. – J Bone Joint Surg Am.) valutò, con la risonanza magnetica, la prevalenza di una lesione della cuffia dei rotatori in 96 soggetti asintomatici. Sher evidenziò che il 54% dei soggetti sopra i 60 anni mostrava una lesione della cuffia senza lamentare alcun dolore.
Gli studi successivi (Gandikota 2011, Tiffany 2012) confermarono gli stessi dati.
Nel 2015 E.J. Curry et al. (Structural Characteristics Are Not Associated With Pain and Function in Rotator Cuff Tears – Orthopaedic Journal of Sports Medicine) reclutarono 96 soggetti con dolore alla spalla, somministrarono loro alcuni questionari per quantificare l’entità del loro dolore, e li sottoposero a Risonanza per verificare se i pazienti con dolore maggiore fossero quelli che mostravano le degenerazioni maggiori. La risposta dello studio fu negativa. Il dolore di spalla non è direttamente correlato al danno della cuffia dei rotatori.
Si conferma anche in questo caso quanto già visto precedentemente, e cioè l’assenza di relazione tra riscontro radiologico e sintomi del paziente.
Per valutare l’affidabilità dell’imaging sui dolori alle Ginocchia, furono sottoposti a risonanza magnetica ad entrambe le ginocchia, 14 giocatori dell’NBA, (28 risonanze in totale). Questo avvenne due mesi prima dell’inizio della stagione 2005. Nessuno dei professionisti del basket lamentava alcun dolore alle ginocchia.
Alla risonanza l’89,3% di loro presentava versamento articolare, edema della spongiosa, lesioni meniscali e consumo della cartilagine (il 50%). Solo 3 risonanze su 28 non evidenziarono segni di rilievo (Walczak et al. – Abnormal findings on knee magnetic resonance imaging in asymptomatic NBA players – The Journal of Knee Surgery).
Una revisione della letteratura dello stesso anno (Bedson J. et al. – The discordance between clinical and radiographic knee osteoarthritis: a systematic search and summary of the literature), dopo aver valutato 134 pubblicazioni sull’argomento, arrivò alla conclusione che il riscontro di artrosi alla radiografia, non è un fattore di predizione di dolore o disabilità del soggetto sottoposto all’esame.
Più recentemente, nel 2012, Guermazi A. et al. (Prevalence of abnormalities in knees detected by MRI in adults without knee osteoarthritis: population based observational study – British Medical Journal), eseguì una risonanza alle ginocchia di 710 volontari di età superiore ai 50 anni, suddivisi in due gruppi: un gruppo con ed uno senza dolore.
L’88% dei soggetti presentava osteofiti, danni cartilaginei, lesioni della spongiosa, cisti subcondrali, lesioni meniscali, sinoviti, e lesioni legamentose senza differenze tra soggetti con dolore e soggetti senza.
Ciò significa che se la Sua risonanza alle ginocchia oppure alla spalla mostra segni di artrosi, lesione tendinea oppure riduzione dello spessore della cartilagine non si deve andare in panico.
In base agli studi scientifici citati, non si può assolutamente dire che il suo dolore dipenda da quelle degenerazioni riscontrate all’esame radiologico.
Giunti a questo punto si potrebbe anche pensare che radiografie, risonanze, eccetera non servano a nulla. Questo non è assolutamente vero, anzi, in alcune situazioni sono fondamentali ed indispensabili, basti pensare a quando, in seguito ad un trauma, è necessario escludere che non ci sia alcuna frattura.
Il medico può ritenerle poi necessarie per scopi chirurgici, oppure per sospetti infettivi, oncologici, e per tutta una serie di casistiche cliniche ben descritte in letteratura e chiamate “red flags”, cioè “bandiere rosse”, perché, quando presenti, come su di un ipotetico circuito automobilistico, arrestano tutto, e non si potrà ripartire fino a quando non ci sarà un chiarimento da parte della diagnostica per immagini.
Nell’ambito muscoloscheletrico però, come abbiamo visto, tutti gli studi fatti finora hanno dimostrato che il ricorso all’imaging in assenza di traumi, o più in generale di “red flags”, è di scarsa utilità, perché l’eventuale riscontro di anormalità non ci permette di stabilire una correlazione diretta tra il “difetto” trovato p.e. alla risonanza e il dolore lamentato dal paziente (Johnson RJ.- Beware the consequences of your imaging – Current sports medicine reports 2012).
La Società Italiana di Radiologia Medica, associazione dei professionisti di categoria, stimava nel 2013 che in Italia una prestazione radiografica su 3 fosse inutile.
Esiste poi un altro problema, evidenziato dalla brillante pubblicazione del 2017 di un gruppo di studiosi di New York e Philadelphia che hanno semplicemente chiesto ad una paziente 63enne, con storia di mal di schiena e sciatalgia di effettuare una Risonanza Magnetica in 10 Centri differenti in un lasso di tempo di 3 settimane. (Herzog et al. Variability in diagnostic error rates of 10 MRI centers performing lumbar spine MRI examinations on the same patient within a 3-week period. Spine 2017)
Dalla comparazione delle 10 refertazioni ottenute risultavano 49 riscontri discordanti per quel che riguardava: allineamento vertebrale, protrusioni e degenerazioni discali, spessore dei dischi, ernie, stenosi canalari, e degenerazioni faccettarie.
A titolo di esempio una stenosi canalare L2-L3 non veniva riportata in 4 refertazioni, mentre in 5 casi veniva considerata moderata, e in un caso severa!! Ciò significa che:
se proprio si decidesse di voler guardare il referto di una Risonanza Magnetica, probabilmente leggeremmo qualcosa di molto diverso se la paziente avesse eseguito l’esame in un altro centro!!
Per tutte le ragioni finora elencate, Il Ministero della Salute, con il Decreto Ministeriale del 9 dicembre 2015 ha stilato una lista di prestazioni sanitarie la cui prescrizione da parte del medico di base è stata limitata proprio perché, alla luce degli studi scientifici, è risultata INAPPROPRIATA: in questo elenco figura ai primi posti la risonanza magnetica alla colonna cervicale e lombosacrale, così come pure la risonanza magnetica muscoloscheletrica (spalla, ginocchio, caviglia, etc.).
Non potendo fare affidamento sull’imaging per trovare una risposta alla nostra ricerca della causa del Suo dolore, su quali altri strumenti possiamo contare?
Come ci conferma la Letteratura scientifica, quasi tutte le informazioni che ci sono necessarie per capire il quadro clinico ci arrivano da due fasi importanti e distinte.
La prima è il Colloquio con il paziente, finalizzato alla ricerca di:
- situazioni, movimenti, e/o posizioni che incidono sul sintomo aumentandolo o diminuendolo
- tempi e modalità di insorgenza del sintomo (trauma, incidente, distorsione, movimento brusco, insorgenza graduale senza apparente causa scatenante…)
- informazioni sullo stato di salute generale del paziente e su eventuali patologie concomitanti, con particolare attenzione verso disturbi addominali (coliti, stitichezza, ciclo mestruale doloroso, gastriti…) e disturbi visivi.
La seconda è la Valutazione del paziente suddivisibile in 3 fasi:
- Valutazione posturale statica per la ricerca di:
- Asimmetrie (appoggio prevalente, ipotrofia muscolare selettiva, ginocchio iperesteso/semiflesso, piede piatto/cavo…)
- Alterazioni delle curve fisiologiche (aumentata o ridotta cifosi e lordosi del rachide)
- Valutazione posturale dinamica per la ricerca di:
- Rispetto della fisiologia del movimento
- Ipermobilità e ipomobilità di segmenti anatomici vertebrali e/o periferici
- Corretto reclutamento muscolare tonico-fasico
- Ricerca di segmenti disfunzionali con utilizzo di test valutativi, per specifiche regioni anatomiche muscolo-scheletriche, viscero-addominali, oppure neurodinamiche.
Le informazioni ottenute dal Colloquio e dalla Valutazione permettono di impostare il trattamento più idoneo al caso per cercare di risolvere il problema nel più breve tempo possibile e con il minor numero di sedute necessarie, come forse avrà potuto già riscontrare qualche lettore.
Spero che questa lettura non sia stata eccessivamente pesante, e se così fosse stato, me ne scuso.
Per qualsiasi chiarimento o dubbio su quanto riportato invito chiunque a contattarmi (vedi voce “contatti” sulla homepage).
Grazie
Paolo Leone
BIBLIOGRAFIA
“Ho mal di schiena…devo fare una Risonanza?” di Samuele Graffiedi
Wiesel SW, Tsourmas N, Feffer HL, Citrin CM, Patronas N.
A study of computer-assisted tomography. The incidence of positive CAT scans in an asymptomatic group of patients. Spine (Phila Pa 1976) 1984
Delauche-Cavallier MC1, Budet C, Laredo JD, Debie B, Wybier M, Dorfmann H,
Lumbar disc herniation. Computed tomography scan changes after conservative treatment of nerve root compression. Spine (Phila Pa 1976). 1992
Cowan NC, Bush K, Katz DE, Gishen P.
The natural history of sciatica: a prospective radiological study. Clin Radiol. 1992
Boden SD, Davis DO, Dina TS, Patronas NJ, Wiesel SW.
Abnormal magnetic-resonance scans of the lumbar spine in asymptomatic subjects. A prospective investigation. J Bone Joint Surg Am. 1990
Jensen MC, Brant-Zawadzki MN, Obuchowski N, Modic MT, Malkasian D, Ross JS.
Magnetic resonance imaging of the lumbar spine in people without back pain. N Engl J Med. 1994
Stadnik TW, Lee RR, Coen HL, Neirynck EC, Buisseret TS, Osteaux MJ.
Annular tears and disk herniation: prevalence and contrast enhancement on MR images in the absence of low back pain or sciatica. Radiology. 1998
Ranson CA, Kerslake RW, Burnett AF, Batt ME, Abdi S.
Magnetic resonance imaging of the lumbar spine in asymptomatic professional fast bowlers in cricket J Bone Joint Surg Br. 2005
Alyas F, Turner M, Connell D.
MRI findings in the lumbar spines of asymptomatic, adolescent, elite tennis players. Br J Sports Med. 2007
Brinjikji W, Luetmer PH, Comstock B, Bresnahan BW, Chen LE, Deyo RA, Halabi S, Turner JA,
Systematic literature review of imaging features of spinal degeneration in asymptomatic populations. AJNR Am J Neuroradiol. 2015
Matsumoto M, Okada E, Ichihara D, Watanabe K, Chiba K, Toyama Y, Fujiwara H, Momoshima S
Age-related changes of thoracic and cervical intervertebral discs in asymptomatic subjects.
Spine (Phila Pa 1976). 2010
Siivola SM, Levoska S, Tervonen O, Ilkko E, Vanharanta H, Keinänen-Kiukaanniemi S.
MRI changes of cervical spine in asymptomatic and symptomatic young adults. Eur Spine J. 2002
Ernst, T.W. Stadnik, E. Peeters, C. Breucq, M.J.C. Osteau
Prevalence of annular tears and disc herniations on MR images of the cervical spine in symptom free volunteers European Journal of Radiology September 2005
Coronado R, Hudson B, Sheets C, Roman M, Isaacs R, Mathers J, Cook C.
Correlation of magnetic resonance imaging findings and reported symptoms in patients with chronic cervical dysfunction. J Man Manip Ther. 2009
Kato F, Yukawa Y, Suda K, Yamagata M, Ueta T.
Normal morphology, age-related changes and abnormal findings of the cervical spine. Part II: Magnetic resonance imaging of over 1,200 asymptomatic subjects. Eur Spine J. 2012
Nakashima H, Yukawa Y, Suda K, Yamagata M, Ueta T, Kato F.
Abnormal findings on magnetic resonance images of the cervical spines in 1211 asymptomatic subjects. Spine (Phila Pa 1976). 2015
Okada E, Matsumoto M, Fujiwara H, Toyama Y.
Disc degeneration of cervical spine on MRI in patients with lumbar disc herniation: comparison study with asymptomatic volunteers. Eur Spine J. 2011
Matsumoto M, Okada E, Ichihara D, Chiba K, Toyama Y, Fujiwara H, Momoshima S, Nishiwaki Y,
Prospective ten-year follow-up study comparing patients with whiplash-associated disorders and asymptomatic subjects using magnetic resonance imaging. Spine (Phila Pa 1976). 2010
Van Roy P, Caboor D, De Boelpaep S, Barbaix E, Clarys JP.
Left-right asymmetries and other common anatomical variants of the first cervical vertebra. Man Ther. 1997
Sher JS, Uribe JW, Posada A, Murphy BJ, Zlatkin MB.
Abnormal findings on magnetic resonance images of asymptomatic shoulders.
J Bone Joint Surg Am. 1995
Reilly P, Macleod I, Macfarlane R, Windley J, Emery RJ.
Dead men and radiologists don’t lie: a review of cadaveric and radiological studies of rotator cuff tear prevalence. Ann R Coll Surg Engl. 2006
Gandikota Girish, Lobo LG, Jacobson JA, Morag Y, Miller B, Jamadar DA.
Ultrasound of the shoulder: asymptomatic findings in men. AJR Am J Roentgenol. 2011
Tiffany K. Gill, Shanahan EM, Allison D, Alcorn D, Hill CL.
Prevalence of abnormalities on shoulder MRI in symptomatic and asymptomatic older adults. Int J Rheum Dis. 2014
Connor PM, Banks DM, Tyson AB, Coumas JS, D’Alessandro DF
Magnetic resonance imaging of the asymptomatic shoulder of overhead athletes: a 5-year follow-up study. Am J Sports Med. 2003
Curry EJ, Matzkin EE, Dong Y, Higgins LD, Katz JN, Jain NB.
Structural Characteristics Are Not Associated With Pain and Function in Rotator Cuff Tears: The ROW Cohort Study. Orthop J Sports Med. 2015
Lewis J.
Bloodletting for pneumonia, prolonged bed rest for low back pain, is subacromial decompression another clinical illusion? Br J Sports Med. 2015
Orchard JW, Read JW, Anderson IJ.
The use of diagnostic imaging in sports medicine. Med J Aust. 2005
Andersen JC1.
Is immediate imaging important in managing low back pain? J Athl Train. 2011
Ash LM, Modic MT, Obuchowski NA, Ross JS, Brant-Zawadzki MN, Grooff PN.
Effects of diagnostic information, per se, on patient outcomes in acute radiculopathy and low back pain. AJNR Am J Neuroradiol. 2008
Johnson RJ.
Beware the consequences of your imaging. Curr Sports Med Rep. 2012
Graves JM , Fulton-Kehoe D , Jarvik JG , et al.
Early imaging for acute low back pain: One-year health and disability outcomes among Washington State workers Spine 2012
Webster B.S., Bauer A.Z., Choi Y., et al.
Iatrogenic Consequences of Early Magnetic Resonance Imaging in Acute, Work-Related, Disabling Low Back Pain Spine 2013
Vroomen PCAJ , de Krom MCTFM , Knottnerus JA .
Predicting the outcome of sciatica at short-term follow-up Br J Gen Pract 2002
Dagenais S, Caro J, Haldeman S.
A systematic review of low back pain cost of illness studies in the United States and internationally. Spine J. 2008
Modic MT, Obuchowski NA, Ross JS, Brant-Zawadzki MN, Grooff PN, Mazanec DJ, Benzel EC.
Acute low back pain and radiculopathy: MR imaging findings and their prognostic role and effect on outcome. Radiology. 2005
Ramadorai U, Hire J, DeVine JG, Brodt ED, Dettori JR.
Incidental findings on magnetic resonance imaging of the spine in the asymptomatic pediatric population: a systematic review. Evid Based Spine Care J. 2014
Eno JJ, Boone CR, Bellino MJ, Bishop JA.
The prevalence of sacroiliac joint degeneration in asymptomatic adults. J Bone Joint Surg Am. 2015
Walczak BE, McCulloch PC, Kang RW, Zelazny A, Tedeschi F, Cole BJ.
Abnormal findings on knee magnetic resonance imaging in asymptomatic NBA players. J Knee Surg. 2008
Bedson J, Croft PR.
The discordance between clinical and radiographic knee osteoarthritis: a systematic search and summary of the literature. BMC Musculoskelet Disord. 2008
Guermazi A, Niu J, Hayashi D, Roemer FW, Englund M, Neogi T, Aliabadi P, McLennan CE, Felson DT.
Prevalence of abnormalities in knees detected by MRI in adults without knee osteoarthritis: population based observational study (Framingham Osteoarthritis Study). BMJ. 2012
Finan PH, Buenaver LF, Bounds SC, Hussain S, Park RJ, Haque UJ, Campbell CM, Haythornthwaite JA,
Discordance between pain and radiographic severity in knee osteoarthritis: findings from quantitative sensory testing of central sensitization. Arthritis Rheum. 2013
Kaplan LD, Schurhoff MR, Selesnick H, Thorpe M, Uribe JW.
Magnetic resonance imaging of the knee in asymptomatic professional basketball players. Arthroscopy. 2005
Lecouvet FE, Vande Berg BC, Malghem J, Lebon CJ, Moysan P, Jamart J, Maldague BE.
MR imaging of the acetabular labrum: variations in 200 asymptomatic hips. AJR Am J Roentgenol. 1996
Abe I, Harada Y, Oinuma K, Kamikawa K, Kitahara H, Morita F, Moriya H.
Acetabular labrum: abnormal findings at MR imaging in asymptomatic hips. Radiology 2000
Branci S, Thorborg K, Bech BH, Boesen M, Nielsen MB, Hölmich P
MRI findings in soccer players with long-standing adductor-related groin pain and asymptomatic controls. Br J Sports Med. 2015
Frank JM, Harris JD, Erickson BJ, Slikker W, Bush-Joseph CA, Salata MJ, Nho SJ
Prevalence of Femoroacetabular Impingement Imaging Findings in Asymptomatic Volunteers: A Systematic Review. Arthroscopy. 2015
Silvis ML, Mosher TJ, Smetana BS, Chinchilli VM, Flemming DJ, Walker EA, Black KP.
High prevalence of pelvic and hip magnetic resonance imaging findings in asymptomatic collegiate and professional hockey players. Am J Sports Med. 2011
Johal KS, Milner SA.
Plantar fasciitis and the calcaneal spur: Fact or fiction? Foot Ankle Surg. 2012
van Ochten JM, Mos MC, van Putte-Katier N, Oei EH, Bindels PJ, Bierma-Zeinstra SM
Structural abnormalities and persistent complaints after an ankle sprain are not associated: an observational case control study in primary care. Br J Gen Pract. 2014
van Putte-Katier N, van Ochten JM, van Middelkoop M, Bierma-Zeinstra SM, Oei EH.
Magnetic resonance imaging abnormalities after lateral ankle trauma in injured and contralateral ankles. Eur J Radiol. 2015
Herzog R, Elgort DR, Flanders AE, Moley PJ
Variability in diagnostic error rates of 10 MRI centers performing lumbar spine MRI examinations on the same patient within a 3-week period. Spine J. 2017

